Sueño Seguro en Bebés: Cómo proteger a tu bebé mientras duerme y entender el SMSL
Henry Alexander Rodriguez Ardila Pediatra
7 min read
Sueño Seguro en Bebés:
Cómo proteger a tu bebé mientras duerme y entender el SMSL
Que tu bebé duerma bien es una de las mayores preocupaciones de los primeros meses. Y junto a esa preocupación, muchos padres se enfrentan a una pregunta que genera mucha angustia: ¿es segura la forma en que duerme mi bebé? El síndrome de muerte súbita del lactante (SMSL) es una realidad poco frecuente pero devastadora, y la buena noticia es que hay muchas cosas que puedes hacer para reducir significativamente el riesgo.
En este artículo te explicamos qué es el SMSL, qué dice la ciencia sobre el sueño seguro y cómo crear un entorno de descanso que proteja a tu bebé cada noche.
¿Qué es el SMSL?
El síndrome de muerte súbita del lactante (SMSL) se define como la muerte repentina e inexplicable de un bebé aparentemente sano, generalmente durante el sueño, en menores de un año. A pesar de los avances científicos, su causa exacta sigue sin estar completamente esclarecida.
La teoría más aceptada hoy en día es la del "triple riesgo": el SMSL ocurriría cuando se combinan tres factores al mismo tiempo — una vulnerabilidad biológica del bebé (como una alteración en los mecanismos de despertar), un período crítico del desarrollo (principalmente entre el primer y el cuarto mes de vida) y un factor de estrés externo, como una posición de sueño inadecuada o un ambiente con poco oxígeno.
La buena noticia es que, aunque no podemos eliminar todos los factores, sí podemos actuar sobre el entorno para reducir el riesgo de forma muy significativa.
📊 ¿Qué tan frecuente es?
El SMSL afecta a aproximadamente 0,4 de cada 1.000 nacidos vivos en países desarrollados. Desde que en los años 90 se comenzaron a difundir las recomendaciones de sueño seguro (especialmente acostar al bebé boca arriba), las tasas han caído más de un 50%. Esto demuestra que las medidas preventivas funcionan.
Las reglas de oro del sueño seguro
La Academia Americana de Pediatría (AAP) actualiza periódicamente sus recomendaciones sobre sueño seguro basándose en la evidencia más reciente. Estas son las más importantes:
Siempre boca arriba 👆
Acuesta a tu bebé boca arriba para dormir, en cada siesta y cada noche. Esta es la recomendación más importante y la que mayor impacto ha tenido en la reducción del SMSL. Aunque tu bebé ya pueda darse la vuelta solo, sigue colocándolo boca arriba al inicio. Si se voltea durante el sueño, no es necesario que lo recoloques.
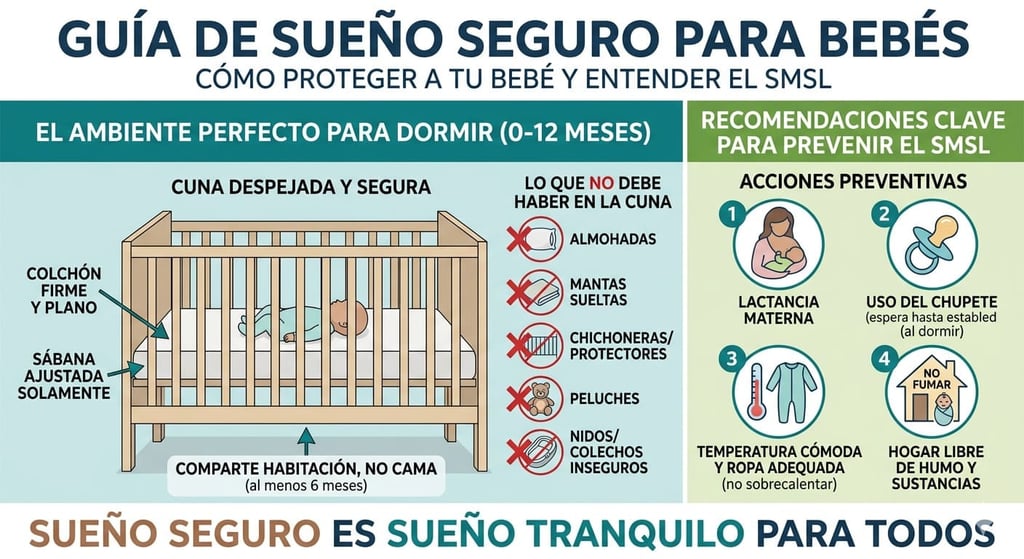
Una superficie firme y plana 🛏️
El bebé debe dormir en una superficie firme y plana, específicamente diseñada para bebés: una cuna, moisés o corralito con colchón firme y funda ajustada. Evita que duerma en:
Sofás, sillones o sillas reclinables (aunque estés presente).
Camas de adultos sin supervisión continua.
Hamacas, columpios o soportes para coche por períodos prolongados.
Superficies blandas como almohadas, mantas esponjosas o ropa de cama mullida.
Su propio espacio, cerca de ti 🤝
La AAP recomienda que el bebé duerma en la misma habitación que los padres, pero en su propia superficie de sueño, durante al menos los primeros 6 meses, y preferiblemente hasta el año. Compartir habitación (no cama) reduce el riesgo de SMSL hasta en un 50%, probablemente porque los padres responden más rápido ante cualquier señal del bebé.
Una cuna sin objetos 🚫
La cuna debe estar completamente despejada. Esto significa:
Sin almohadas ni cojines.
Sin mantas sueltas (usa un saco de dormir para bebés en su lugar).
Sin peluches ni juguetes blandos.
Sin protectores o chichoneras laterales (están desaconsejados por el riesgo de atrapamiento).
Sin posicionadores o cuñas de ningún tipo.
Temperatura adecuada 🌡️
El sobrecalentamiento es un factor de riesgo reconocido. Viste a tu bebé con una capa más de ropa de la que llevarías tú para estar cómodo en esa misma habitación. La temperatura ideal de la habitación está entre 18 y 20 °C. Señales de que tu bebé tiene demasiado calor: sudoración, mejillas rojas, respiración rápida o piel caliente al tacto en el pecho o la nuca.
Nada de humo 🚭
La exposición al humo del tabaco, tanto durante el embarazo como después del nacimiento, es uno de los factores de riesgo más importantes para el SMSL. No se debe fumar nunca en los espacios donde duerme o vive el bebé, ni en el coche. Esto aplica también a otros convivientes y visitas.
El chupete puede ayudar 👶
El uso del chupete al inicio de cada siesta y al acostarse por la noche es una de las recomendaciones con mayor respaldo científico en la prevención del SMSL. Un metaanálisis publicado en la revista Pediatrics por Hauck, Omojokun y Siadaty (2005), que analizó 7 estudios caso-control con miles de bebés, encontró que el uso del chupete durante el sueño redujo el riesgo de SMSL en un 61%, con una odds ratio de 0,39. Los autores calcularon que se podría prevenir una muerte por cada 2.733 bebés que usan chupete al dormir. Aunque el mecanismo exacto no está completamente esclarecido, se cree que el chupete ayuda a mantener permeable la vía aérea y facilita el despertar del bebé ante situaciones de déficit de oxígeno.
Cómo usarlo correctamente: ofrécele el chupete al bebé al ponerlo a dormir, sin forzarlo si no lo quiere y sin mojarlo en ninguna sustancia dulce. Si se cae durante el sueño, no es necesario volvérselo a poner. Si tu bebé toma el pecho, es recomendable esperar a que la lactancia esté bien establecida, habitualmente alrededor de las 3-4 semanas, antes de introducirlo para no interferir con la producción de leche.
Mitos frecuentes que conviene aclarar
"Boca arriba puede atragantarse"
Es una de las preocupaciones más comunes y la respuesta es clara: los bebés sanos tienen reflejos de protección de la vía aérea que funcionan perfectamente en posición supina (boca arriba). De hecho, dormir boca arriba es más seguro también en caso de regurgitación. Incluso en bebés con reflujo, la AAP recomienda esta posición salvo indicación médica específica.
"Si duerme boca abajo, duerme mejor"
Es cierto que algunos bebés parecen más cómodos boca abajo, pero el riesgo supera con creces ese beneficio. La posición boca abajo dificulta la capacidad del bebé para despertar ante situaciones de déficit de oxígeno, que es justamente el mecanismo que se cree relacionado con el SMSL.
"Colecho es siempre peligroso"
La evidencia sobre el colecho es más matizada. Compartir cama con el bebé aumenta el riesgo de SMSL en determinadas circunstancias: si alguno de los padres fuma, ha consumido alcohol o medicamentos sedantes, o si el bebé es prematuro o de bajo peso. Si no existen estos factores de riesgo y se practican medidas de seguridad, el riesgo es menor, aunque la AAP sigue recomendando el sueño en superficie separada como opción más segura.
El sueño del bebé mes a mes: qué es normal
Entender los patrones de sueño según la edad puede ahorrarte mucha angustia innecesaria:
0-3 meses: los bebés duermen entre 14 y 17 horas al día, en ciclos cortos de 2-4 horas. No distinguen el día de la noche. Es normal y esperable que se despierten frecuentemente.
3-6 meses: comienzan a consolidarse períodos más largos de sueño nocturno. Muchos bebés empiezan a dormir tramos de 4-6 horas seguidas.
6-12 meses: el sueño nocturno se alarga y se establecen entre 2 y 3 siestas diurnas. Las regresiones del sueño (períodos de más despertares) son normales y temporales.
A partir del año: la mayoría de los bebés duermen 11-14 horas al día, con una o dos siestas.
💡 Sobre el sueño y el agotamiento parental
El cansancio extremo de los primeros meses es real, y sabemos que puede llevar a tomar decisiones de sueño que no son las más seguras (como dormirse con el bebé en el sofá). Si estás agotado o agotada, pide ayuda. Turnarse con tu pareja, aceptar apoyo familiar o simplemente dormir cuando el bebé duerme de día pueden marcar una gran diferencia. Tu descanso también es una parte importante de la seguridad de tu bebé.
Tummy time: el tiempo boca abajo despierto
Aunque el bebé debe dormir siempre boca arriba, necesita pasar tiempo boca abajo mientras está despierto y supervisado. Esto se conoce como tummy time y es fundamental para:
Fortalecer los músculos del cuello, hombros y tronco.
Prevenir la plagiocefalia posicional (aplanamiento del cráneo por pasar demasiado tiempo en la misma posición).
Estimular el desarrollo motor que llevará al bebé a darse la vuelta, gatear y sentarse.
Puedes comenzar desde los primeros días, con sesiones muy cortas (1-2 minutos) sobre tu pecho o en una superficie firme, e ir aumentando progresivamente. El objetivo es llegar a un total de 30 minutos al día antes de los 3 meses.
⚠️ Señales que requieren atención médica inmediata
Tu bebé deja de respirar por más de 20 segundos (apnea).
Cambia de color (azulado o pálido) durante el sueño.
No responde a estímulos o es muy difícil de despertar.
Tiene episodios repetidos de ahogo o atragantamiento durante el sueño.
Nota cualquier cambio brusco en sus patrones de sueño o comportamiento general.
✅ Tu entorno de sueño es seguro si...
El bebé duerme boca arriba en una cuna o moisés firmemente colchonado.
La cuna está libre de objetos blandos, almohadas y mantas sueltas.
La habitación tiene una temperatura agradable (18-20 °C) y no hay humo.
El bebé duerme en tu habitación pero en su propia superficie.
Usas un saco de dormir para bebés en lugar de mantas.
Para terminar
Proteger el sueño de tu bebé no requiere gadgets sofisticados ni monitores especiales: requiere información. Seguir las recomendaciones de sueño seguro es hoy en día la herramienta más poderosa que tenemos para reducir el riesgo de SMSL. No siempre es fácil aplicarlas cuando estás agotado a las tres de la mañana, pero vale la pena. Y si tienes dudas, tu pediatra está para ayudarte.
Fuentes y referencias
American Academy of Pediatrics (2022). Safe Sleep Recommendations. Pediatrics, 150(1), e2022057990.
Moon RY et al. (2022). Sleep-Related Infant Deaths: Updated 2022 Recommendations for Reducing Infant Deaths in the Sleep Environment. Pediatrics, 150(1).
Filiano JJ, Kinney HC (1994). A perspective on neuropathologic findings in victims of sudden infant death syndrome: the triple-risk model. Biology of the Neonate, 65(3-4), 194–197.
Hauck FR, Omojokun OO, Siadaty MS (2005). Do pacifiers reduce the risk of sudden infant death syndrome? A meta-analysis. Pediatrics, 116(5), e716–723.
Este artículo tiene carácter informativo y no sustituye la consulta con tu pediatra o profesional de salud de confianza.
Contacto
Estamos aquí, para ayudarte siempre
Teléfono
info@pedia-line.com
+57 3112721338
© 2026. Todos los derechos reservados.
